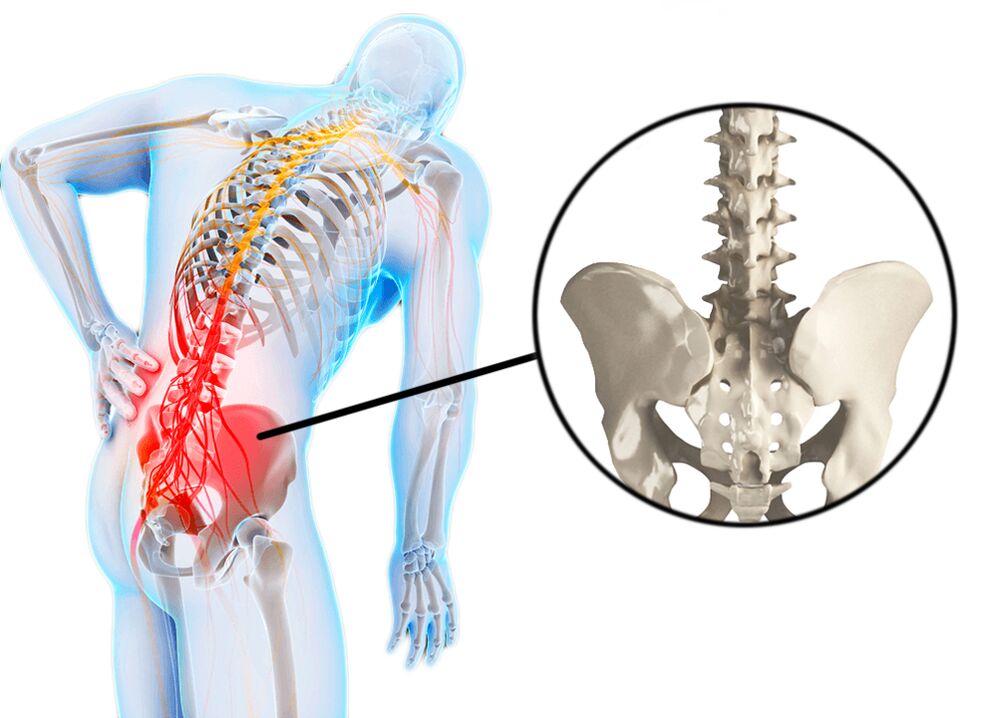
La lombalgia viene spesso definita lombalgia o lombosi. La lombalgia o "lombalgia" è un attacco di lombalgia acuta che di solito è associata a ipotermia e sforzo. La lombalgia si verifica in molte persone ed è spesso causa di disabilità temporanea. Spesso, lesioni sportive o distorsioni possono essere la causa della lombalgia, ma a volte il fattore che provoca la comparsa del dolore rimane sconosciuto. La lombalgia è caratterizzata da dolore che non si irradia alle gambe. La lombalgia (lombalgia) può essere acuta e progredire gradualmente durante il giorno. Spesso c'è rigidità al mattino e gradualmente trasforma la rigidità in una sindrome del dolore. È possibile una curvatura della colonna vertebrale (scoliosi antalgica) dovuta a crampi muscolari. Il dolore stesso può essere dovuto a crampi muscolari, che a loro volta sono legati ad altre cause. Questi possono essere sovraccarico o distorsione, sport lesioni, ernia del disco, spondiloartrosi (spondilosi), malattie renali (infezione o calcoli renali). A volte il paziente determina con precisione la relazione di causa ed effetto del verificarsi di malessere con lo sforzo e l'ipotermia, ma spesso il dolore si verifica senza una ragione apparente. A volte il mal di schiena può verificarsi anche dopo aver starnutito, chinarsi o aver indossato le scarpe. Ciò può essere causato da malattie deformanti della colonna vertebrale, comeB. scoliosi, può essere alleviato.
Contrariamente alla lombalgia, il termine lombosi non significa dolore acuto, ma piuttosto dolore subacuto o cronico. Di solito, il dolore alla lombosi si manifesta gradualmente nell'arco di diversi giorni. Il dolore può comparire anche nelle ore mattutine e diminuire con l'attività fisica. La lumbodynia è caratterizzata da un aumento del dolore con stress statico prolungato (seduta, postura scomoda). È anche caratteristico della lumbodynia che il dolore viene alleviato sdraiandosi in una certa posizione. I pazienti con lumbodynia hanno difficoltà a svolgere attività di routine come lavarsi o indossare scarpe a causa di spasmi muscolari. A causa della malattia, il volume di movimento del tronco diminuisce (chinandosi in avanti o, in misura minore, piegandosi di lato o in estensione). A causa della sindrome del dolore, il paziente deve spesso cambiare posizione quando è seduto o in piedi. A differenza della lombalgia, lo spasmo muscolare è meno pronunciato e di solito non copre l'intera parte bassa della schiena e spesso ci sono segni di una prevalenza unilaterale degli spasmi.
Cause del mal di schiena
Il mal di schiena è un sintomo. Le cause più comuni di mal di schiena sono le malattie (lesioni) dei muscoli, delle ossa e dei dischi intervertebrali. Una volta ogni tantoMal di schienapuò essere causato da malattie della cavità addominale, del bacino e del torace. Tale dolore è chiamato dolore riflesso. Malattie dell'addome (es. appendicite), aneurisma aortico, malattie renali (urolitiasi, infiammazione dei reni, cistite), infezioni degli organi pelvici, ovaie - tutte queste malattie possono manifestarsiMal di schiena. . . Anche una gravidanza normale può portare a dolori lombari dovuti a distorsioni nella zona pelvica, crampi muscolari dovuti a stress e irritazioni nervose.
Più frequentementeMal di schienaè associato alle seguenti malattie:
- Compressione della radice nervosa che causa sintomi sciatici ed è più comunemente causata da un'ernia del disco. Di norma, quando la radice nervosa è compressa, il dolore è acuto, ha una radiazione e un disturbo sensoriale nella zona di innervazione della radice nervosa. Un'ernia del disco si verifica principalmente a causa della degenerazione del disco. C'è un rigonfiamento della parte gelatinosa del disco intervertebrale dalla cavità centrale e una pressione sulle radici nervose. Dall'età di 30 anni, i processi degenerativi iniziano nei dischi intervertebrali. Ma la presenza di un'ernia non sempre colpisce le strutture nervose.
- Spondilosi: si verificano cambiamenti degenerativi nelle vertebre stesse, compaiono escrescenze ossee (osteofiti), che possono influenzare i nervi vicini, causando dolore.
- La stenosi spinale può verificarsi a seguito di alterazioni degenerative della colonna vertebrale (spondilosi e osteocondrosi). Un paziente con stenosi spinale lombare può provare dolore lombare che si estende a entrambe le gambe. Il dolore lombare può verificarsi a causa dello stare in piedi o camminare.
- Sindrome della cauda equina. Questa è un'emergenza medica. La sindrome della cauda equina si verifica a causa della compressione degli elementi della cauda equina (parte terminale del midollo spinale). Un paziente con sindrome della cauda equina può provare dolore e compromissione della funzione intestinale e della vescica (incontinenza urinaria e atonia). Questa sindrome richiede un intervento chirurgico d'urgenza.
- Sindromi dolorose come la sindrome del dolore miofasciale o la fibromialgia. La sindrome del dolore miofasciale è caratterizzata da dolore e dolore in determinati punti (punti trigger), una diminuzione del volume del movimento muscolare nelle aree dolorose. La sindrome del dolore viene ridotta rilassando i muscoli nelle aree dolenti. Con la fibromialgia, dolore e dolori si verificano in tutto il corpo. La fibromialgia non è caratterizzata da oppressione e dolore muscolare.
- Le infezioni ossee (osteomielite) della colonna vertebrale sono raramente la causa della malattia.
- Le malattie infiammatorie non infettive della colonna vertebrale (spondilite anchilosante) possono causare rigidità e dolore alla colonna vertebrale (compresa la parte bassa della schiena), che è particolarmente peggiore al mattino.
- I tumori, per lo più metastasi del cancro, possono essere una causa di disturbi lombari.
- L'infiammazione dei nervi e i corrispondenti sintomi di dolore (nella zona toracica o lombare) possono derivare da danni ai nervi stessi (ad esempio con l'herpes zoster)
- Data l'ampia varietà di cause dei sintomi, come la lombalgia acuta o subacuta, è molto importante valutare completamente il paziente ed eseguire tutte le procedure diagnostiche necessarie.
Sintomi
Il dolore nella regione lombosacrale è il sintomo principale di lombalgia, lombosi, lomboisalgia.
- Il dolore può irradiarsi alla parte anteriore, laterale o posteriore della gamba (iscalgia lombare) o essere localizzato solo nella regione lombare (lombalgia, lombalgia).
- La sensazione di dolore lombare può aumentare dopo lo sforzo.
- A volte il dolore può peggiorare di notte o quando si sta seduti a lungo, ad esempio durante un lungo viaggio in auto.
- Forse la presenza di intorpidimento e debolezza in quella parte della gamba che si trova nella zona di innervazione del nervo compresso.
Per una diagnosi e un trattamento tempestivi, una serie di criteri (sintomi) meritano un'attenzione speciale:
- Una storia recente di lesioni, come una caduta da una grande altezza, un incidente stradale o un incidente simile.
- La presenza di lesioni lievi in pazienti di età superiore ai 50 anni (ad esempio, caduta da un'altezza ridotta da scivolamento e atterraggio sui glutei).
- Storia di uso a lungo termine di steroidi (ad esempio, pazienti con asma bronchiale o malattie reumatologiche).
- Qualsiasi paziente con osteoporosi (per lo più donne anziane).
- Qualsiasi paziente di età superiore ai 70 anni: a questa età c'è un alto rischio di cancro, infezioni e malattie degli organi addominali che possono causare mal di schiena.
- Storia dell'oncologia
- La presenza di malattie infettive nel recente passato
- Temperatura superiore a 100F (37, 7 ° C)
- Uso di droghe: l'uso di droghe aumenta il rischio di malattie infettive.
- Il dolore lombare peggiora a riposo: questo tipo di dolore è solitamente associato a oncologia o infezione e tale dolore può verificarsi anche con spondilite anchilosante (spondilite).
- Significativa perdita di peso (senza motivo apparente).
- La presenza di una disfunzione acuta del nervo è un segnale per cure mediche urgenti. Ad esempio, questa è una lesione alla deambulazione, le disfunzioni del piede sono solitamente sintomi di lesione nervosa acuta o compressione. Tali sintomi possono richiedere un intervento chirurgico neurochirurgico d'urgenza.
- La disfunzione intestinale o della vescica (sia incontinenza che ritenzione urinaria) può essere un segno di un'emergenza medica.
- Il fallimento del trattamento raccomandato o l'aumento del dolore possono anche rendere necessario consultare un medico.
La presenza di uno qualsiasi dei suddetti fattori (sintomi) è un segnale per consultare un medico entro 24 ore.
diagnosi
L'anamnesi è importante per fare una diagnosi accurata poiché varie condizioni possono causare dolore lombare. Il momento dell'inizio del dolore, l'associazione con lo sforzo fisico, la presenza di altri sintomi come tosse, aumento della temperatura, disfunzione della vescica o dell'intestino, presenza di convulsioni, ecc. Viene effettuato un esame fisico: identificazione di punti dolorosi, presenza di spasmi muscolari , viene effettuato un esame dello stato neurologico. Se si sospettano malattie della cavità addominale o degli organi pelvici, viene eseguito un esame (ecografia degli organi addominali, ecografia degli organi pelvici e pelvici, esami del sangue delle urine).
Se si esclude la genesi somatica della lombalgia, possono essere prescritti metodi di esame strumentale come radiografie, TC o RM.
La radiografia è il primo metodo di esame e consente di determinare la presenza di cambiamenti nel tessuto osseo e segni indiretti di cambiamenti nei dischi intervertebrali.
La TC consente di visualizzare la presenza di vari cambiamenti sia nel tessuto osseo che nei calcoli molli (soprattutto con contrasto).
La risonanza magnetica è il metodo di ricerca più informativo che consente di diagnosticare i cambiamenti morfologici in vari tessuti.
La densitometria è necessaria se si sospetta l'osteoporosi (di solito nelle donne sopra i 50 anni)
L'EMG (ENMG) viene utilizzato per determinare la violazione della conduzione dello stimolo lungo le fibre nervose.
Gli esami di laboratorio (analisi del sangue, analisi delle urine, biochimica del sangue) sono principalmente prescritti per escludere processi infiammatori nel corpo.
Gestione del dolore
Dopo aver diagnosticato e confermato la genesi delle vertebre con lombalgia e lombosi, viene prescritto un determinato trattamento per il dolore lombare.
In caso di dolore acuto, è necessario un riposo di 1-2 giorni. Il riposo a letto può ridurre la tensione muscolare e i crampi. Nella maggior parte dei casi, quando la sindrome del dolore è dovuta a spasmi muscolari, la sindrome del dolore diminuirà entro pochi giorni senza assumere alcun farmaco solo a riposo.
Farmaco. Nella sindrome del dolore vengono utilizzati farmaci del gruppo FANS. Gli inibitori della COX-2 hanno meno effetti collaterali, ma l'uso a lungo termine di questi farmaci comporta anche alcuni rischi. Poiché tutti i farmaci in questo gruppo hanno molti effetti collaterali, l'uso dei farmaci in questo gruppo dovrebbe essere di breve durata e sotto la supervisione obbligatoria di un medico.
I miorilassanti possono essere usati per alleviare i crampi. Tuttavia, l'uso di questi farmaci è efficace solo per uno spasmo.
Gli steroidi possono essere usati per trattare il dolore, soprattutto se ci sono segni di sciatica. Tuttavia, a causa degli effetti collaterali pronunciati, l'uso di steroidi dovrebbe essere selettivo e di breve durata.
Terapia manuale. Questa tecnica può essere molto efficace per i blocchi muscolari o la sublussazione delle faccette articolari. La mobilizzazione dei segmenti motori può ridurre sia gli spasmi muscolari che il dolore lombare.
Fisioterapia. Esistono molte moderne procedure di terapia fisica che possono alleviare sia il dolore che l'infiammazione e migliorare la microcircolazione (ad es. Elettroforesi, crioterapia, terapia laser, ecc. ).
Terapia fisica. L'esercizio non è raccomandato per il dolore lombare acuto. La terapia del movimento può essere aggiunta dopo che la sindrome del dolore è stata ridotta. Per il dolore cronico, l'esercizio fisico può essere molto efficace per rafforzare il corsetto muscolare e migliorare la biomeccanica della colonna vertebrale. Gli esercizi dovrebbero essere selezionati solo con un terapista del movimento, poiché esercizi indipendenti possono spesso portare ad un aumento dei sintomi del dolore. La terapia fisica sistematica, soprattutto in caso di alterazioni degenerative della colonna vertebrale (osteocondrosi, spondilosi), può mantenere la funzionalità della colonna vertebrale e ridurre significativamente il rischio di sindromi dolorose.



















































